Τι είναι η οστεοπόρωση;
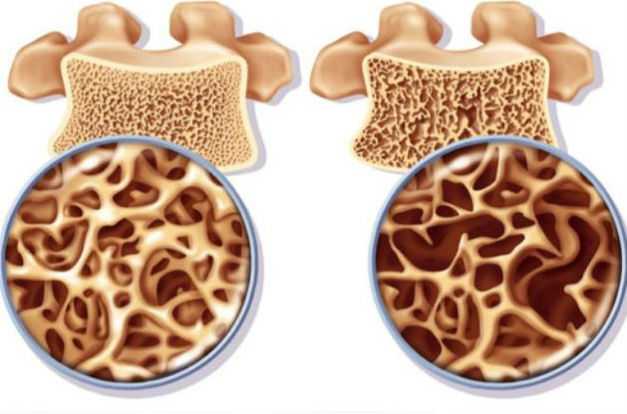
Η οστεοπόρωση, λέξη που προέρχεται από το “οστό” και “πόρος”, είναι μια κατάσταση στην οποία ο οργανισμός σταματά να παράγει όσο οστό παρήγαγε με αποτέλεσμα η οστική πυκνότητα να μειώνεται. Τα οστά γίνονται πιο αδύναμα, αυξάνοντας τον κίνδυνο καταγμάτων, ιδίως στο ισχίο, την σπονδυλική στήλη και στον καρπό.
Ο οστίτης ιστός δεν είναι στατικός αλλά ανανεώνεται, καθότι συνεχώς απορροφάται και αντικαθίσταται από νέο. Όσο ο ρυθμός παραγωγής νέου οστού είναι ίσος με τον ρυθμό απορρόφησης, το σώμα διατηρεί την οστική πυκνότητα και την ακεραιότητα της δομής του. Η οστική πυκνότητα φτάνει στο μέγιστο στο τέλος της 3ης δεκαετίας της ζωής. Μετά την ηλικία των 35 ετών, ο σκελετός αρχίζει να γίνεται αδύναμος. Καθώς γερνάμε, το οστό απορροφάται με μεγαλύτερο ρυθμό απ’ ότι παράγεται. Αν αυτή η διαδικασία υπερβεί κάποιο όριο, τότε το αποτέλεσμα είναι η οστεοπόρωση.
Ποιοί είναι οι παράγοντες κινδύνου για οστεοπόρωση;
Υπάρχουν πολλοί παράγοντες κινδύνου για οστεοπόρωση, άλλοι τροποποιήσιμοι και άλλοι αναπόφευκτοι:
- Ηλικία: Ο κίνδυνος αυξάνεται μετά τα μέσα της 3ης δεκαετίας και περισσότερο μετά την εμμηνόπαυση.
- Μειωμένες ορμόνες του φύλου: Χαμηλά επίπεδα οιστρογόνων φαίνεται πως εμποδίζουν την παραγωγή οστίτη ιστού.
- Φυλή: Λευκοί και Ασιάτες είναι υψηλότερου κινδύνου για εμφάνιση οστεοπόρωσης.
- Οστική δομή: Το ύψος (>1,80μ) ή το βάρος (<60 κιλά) αυξάνει τον κίνδυνο.
- Γενετικοί παράγοντες: Οικογενειακό ιστορικό κατάγματος ισχίου ή οστεοπόρωσης, αυξάνει τον κίνδυνο.
- Ατομικό ιστορικό κατάγμοτος: Κάποιος που έχει υποστεί κάταγμα χαμηλής ενέργειας, ιδίως μετά την ηλικια των 50 ετών, είναι πολύ πιθανό να πάσχει από οστεοπόρωση.
- Διαταραχές σίτισης, όπως ανορεξία ή βουλιμία
- Κάπνισμα.
- Υπερβολική κατανάλωση αλκοόλ.
- Χαμηλά επίπεδα ή ανεπαρκής λήψη ασβεστίου, μαγνησίου και βιταμίνης D, λόγω διατητικών αιτίων, προβλημάτων δυσαπορρόφησης ή χρήσης ορισμένων φαρμάκων.
- Ακινησία
- Ασθένειες όπως υπερθυρεοειδισμός, υπερπαραθυρεοειδισμός και νόσος Cushing
- Καταστάσεις, όπως: καρκίνος, χρόνια νεφρική ανεπάρκεια, αυτοάνοσα νοσήματα (ρευματοειδής αρθρίτιδα και αγκυλοποιητική σπονδυλίτιδα)
- Φάρμακα που αυξάνουν τον κίνδυνο περιλαμβάνουν: Κορτικοστεροειδή, θυρεοειδική ορμόνη, αντιπηκτικά, αντιόξινα, ορισμένα αντικαταθλιπτικά, θειαζιδικά διουρητικά, ανοσοκατασταλτικά και χημειοθεραπευτικά.
Πώς εκδηλώνεται η οστεοπόρωση;
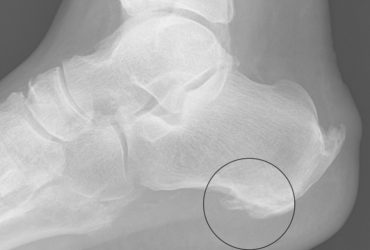
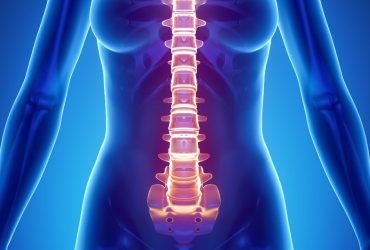
Η οστεοπόρωση είναι μια “ύπουλη” ασθένεια, καθώς μπορεί να υπάρχει και να επιδεινώνεται χωρίς κανένα σύμπτωμα για δεκαετίες, μέχρι την εμφάνιση κάποιου κατάγματος (σπάσιμο οστού). Επιπλέον, κάποια οστεοπορωτικά κατάγματα μπορεί να διαφύγουν της διάγνωσης για χρόνια εάν δεν προκαλούν συμπτώματα. Έτσι, πολλοί ασθενείς μπορεί να μην γνωρίζουν ότι πάσχουν από οστεοπόρωση μέχρι να υποστούν κάποιο επώδυνο κάταγμα. Συνηθέστερα οστεοπορωτικό κάταγμα συμβαίνει στον καρπό, στο ισχίο και στην σπονδυλική στήλη. Πολλαπλά οστεοπορωτικά κατάγματα στην σπονδυλική στήλη, έχουν ως συνέπεια την κύφωση και τελικά την μείωση του ύψους του ατόμου.
Πώς γίνεται η διάγνωση της οστεοπόρωσης;
Ο ιατρός θα εκτιμήσει το οικογενειακό ιστορικό του ασθενή και τους παράγοντες κινδύνου. Αν υποπτευθεί οστεοπόρωση, θα συστήσει τη διενέργεια ελέγχου, με μέτρηση της οστικής πυκνότητας. Αυτή πραγματοποιείται με έναν τύπο ακτίνων Χ, γνωστού ως διπλή φωτονιακή απορροφησιομέτρηση (DEXA). Η εξέταση αυτή σε συνδυασμό με τους παράγοντες κινδύνου, αποτελούν ένδειξη του κινδύνου για κάταγμα εξαιτίας της οστεοπόρωσης. Επίσης βοηθά στην εκτίμηση της απάντησης στην θεραπευτική αγωγή.
Τα αποτελέσματα της εξέτασης με DEXA δίνονται ως T-score και Z-score. To T-score συγκρίνει την οστική πυκνότητα του ασθενή με αυτή ενός νεότερου ατόμου. Έτσι:
- -1.0 ή περισσότερο είναι φυσιολογική
- Από -1.0 έως -2.5 αποτελεί ελαφρά απώλεια οστού (οστεοπενία).
- -2.5 και χαμηλότερα, είναι ενδεικτικό οστεοπόρωσης.
Το Ζ-score συγκρίνει την οστική πυκνότητα του ασθενή με εκείνη άλλων ανθρώπων παρόμοιας κατασκευής και ηλικίας.
Η μέτρηση της οστικής πυκνότητας με την μέθοδο αυτή, μπορεί να γίνει στην σπονδυλική στήλη ή/και στο ισχίο. Μεγαλύτερη ακρίβεια επιτυγχάνεται με μέτρηση και στις δύο αυτές περιοχές.
Πρόληψη της οστεοπόρωσης
Όπως σε όλες τις ασθένειες “κάλλιον το προλαμβάνειν ή το θεραπεύειν”, έτσι και στην οστεοπόρωση, η πρόληψη είναι πολύ σημαντική και περιλαμβάνει αντιμετώπιση των τροποποιήσιμων παραγόντων κινδύνου που αναφέρθηκαν πιο πάνω:
- Διακοπή καπνίσματος, καθώς μειώνει την παραγωγή νέου οστού και επιπλέον τα επίπεδα οιστρογόνων στις γυναίκες.
- Περιορισμό της κατανάλωσης αλκοόλ
- Έναρξη προγράμματος εξάσκησης όπως βάδιση, καθώς αυτό διατηρεί υγιή τον σκελετό και ενισχύει την υποστήριξη από το μυικό σύστημα.
- Έναρξη ασκήσεων ευκαμψίας και ισορροπίας, καθώς αυτές μειώνουν τον κίνδυνο πτώσεων και καταγμάτων.
Θεραπεία της οστεοπόρωσης
Η θεραπεία της οστεοπόρωσης στοχεύει στην:
- Επιβράδυνση της εγκατεστημένης οστεοπόρωσης
- Διατήρηση φυσιολογικής οστικής μάζας
- Πρόληψη των καταγμάτων
- Μείωση του πόνου
- Μεγιστοποίηση της δυνατότητας του ατόμου να συνεχίσει την καθημερινή του δραστηριότητα.
Ασβέστιο και βιταμίνη D
Το ασβέστιο είναι ένα κύριο συστατικό των οστών, επομένως είναι σημαντική η επαρκής λήψη ασβεστίου. Ένας ενήλικας πρέπει να λαμβάνει καθημερινά 1000 mg ασβεστίου. Οι γυναίκες μετά την εμμηνόπαυση καθώς και όλοι μετά την ηλικία των 70 ετών πρέπει να λαμβάνουν 1200 mg ασβεστίου ημερησίως. Πηγές ασβεστίου είναι:
- Γαλακτοκομικά προϊόντα, όπως γάλα, το γιαούρτι και το τυρί (κυρίως το κίτρινο και μεταξύ αυτών μεγαλύτερη περιεκτικότητα έχει το cheddar).
- Πράσινα λαχανικά, όπως το μπρόκολο.
- Ψάρια με μαλακό σκελετό, όπως ο τόνος.
- Εμπλουτισμένα δημητριακά.
Παρά την καθημερινή κατανάλωση των ανωτέρω τροφών, είναι πιθανό το άτομο να μην λαμβάνει την απαιτούμενη ποσότητα ασβεστίου είτε λόγω λήψης μικρής ποσότητας από αυτές, είτε λόγω μειωμένης απορρόφησης, κάτι που μπορεί να συμβεί όταν λαμβάνονται σε συνδυασμό με άλλες τροφές που παρεμποδίζουν την απορρόφηση του ασβεστίου. Τέτοιες είναι ο καφές, η σοκολάτα, τα τρόφιμα ολικής άλεσης και το αλκοόλ. Στην περίπτωση αυτή, είναι δυνατή η λήψη συμπληρωμάτων ασβεστίου, κάτι που θα πρέπει βέβαια να γίνεται μετά από ιατρική συμβουλή.
Η βιταμίνη D παίζει σημαντικό ρόλο στον μεταβολισμό του ασβεστίου, καθώς βοηθάει στην απορρόφησή του. Πηγές βιταμίνης D είναι τα επλουτισμένα τρόφιμα, τα ψάρια και το συκώτι. Παρόλα αυτά, η περισσότερη βιταμίνη D προέρχεται από την έκθεση στον ήλιο, γι’ αυτό συνιστάται τακτική έκθεση στο ηλιακό φως.
Φαρμακευτική αγωγή
Τα φάρμακα που μπορούν να χορηγηθούν για την αντιμετώπιση της οστεοπόρωσης περιλαμβάνουν τα παρακάτω:
- Διφωσφονικά: Αυτά εμποδίζουν την απορρόφηση του οστού κι έτσι ελαττώνουν τον κίνδυνο κατάγματος. Υπάρχουν πολλά σκευάσματα της ομάδς αυτής, με χορήγηση από καθημερινή, εβδομαδιαία, μηνιαία, έως και ετήσια, σε ενδοφλέβια μορφή. Όπως αναφέρθηκε πιο πάνω, το οστό φυσιολογικά παρουσιάζει μια διαδικασία απορρόφησης και αντικατάστασης από νέο. Για το λόγο αυτό τα φάρμακα που εμποδίζουν την απορρόφηση του οστού, δεν πρέπει να χορηγούνται για διάστημα μεγαλύτερο των 3-5 ετών και αν χρειάζεται συνέχιση της αντιοστεοπορωτικής αγωγής πέραν του χρονικού αυτού διαστήματος, θα πρέπει να αντικαθίστανται με φάρμακα άλλης κατηγορίας.
- Ανταγωνιστές ή συναγωνιστές των οιστρογόνων, γνωστοί ως εκλεκτικοί ρυθμιστές των υποδοχέων των οιστρογόνων (selective estrogen-receptor modulators, SERMS), πχ ραλοξιφένη. Αυτόι μειώνουν τον κίνδυνο σπονδυλικού κατάγματος σε μετεμηνοπαυσιακές γυναίκες.
- Αναστολείς του συνδέτη του RANK, μια σχετικά καινούρια θεραπεία της οστεοπόρωσης, με οστεοπαραγωγική, ουσιαστικά, δράση.
- Παραθυρεοειδική ορμόνη, που είναι ο ισχυρότερος φαρμακευτικός παράγοντας αντιμετώπισης της οστεοπόρωσης με καθαρά οστεοπαραγωγική δράση.
Συμπέρασμα
Η οστεοπόρωση είναι μια ασθένεια, που συνήθως υπάρχει για πολλά χρόνια χωρίς να εκδηλώνεται, παρά μόνο μετά από κάποιο κάταγμα που συμβαίνει με μικρή βία και προκαλεί σημαντικού βαθμού ανικανότητα. Για το λόγο αυτό είναι σημαντική η πρόληψη, με μέτρηση της οστικής πυκνότητας και αντιμετώπιση των παραγόντων κινδύνου, με πιο σημαντικούς την σωστή διατροφή και άσκηση.